Коклюш — одна из самых распространенных детских инфекций.
Первое упоминание о коклюше. относится к 1578 г., когда эпидемия коклюша. с огромной смертностью имела место в Париже и была описана Гийомом де Байю. В отечественной литературе первое упоминание о коклюше появилось у Н. Максимовича-Амбодика в труде «Искусство повивания» (1784г.). Клиника заболевания впервые в России описана С.Ф. Хотовицким в книге «Педиятрика» в 1847 г. Первые статистические сведения опубликованы в конце XIX века.
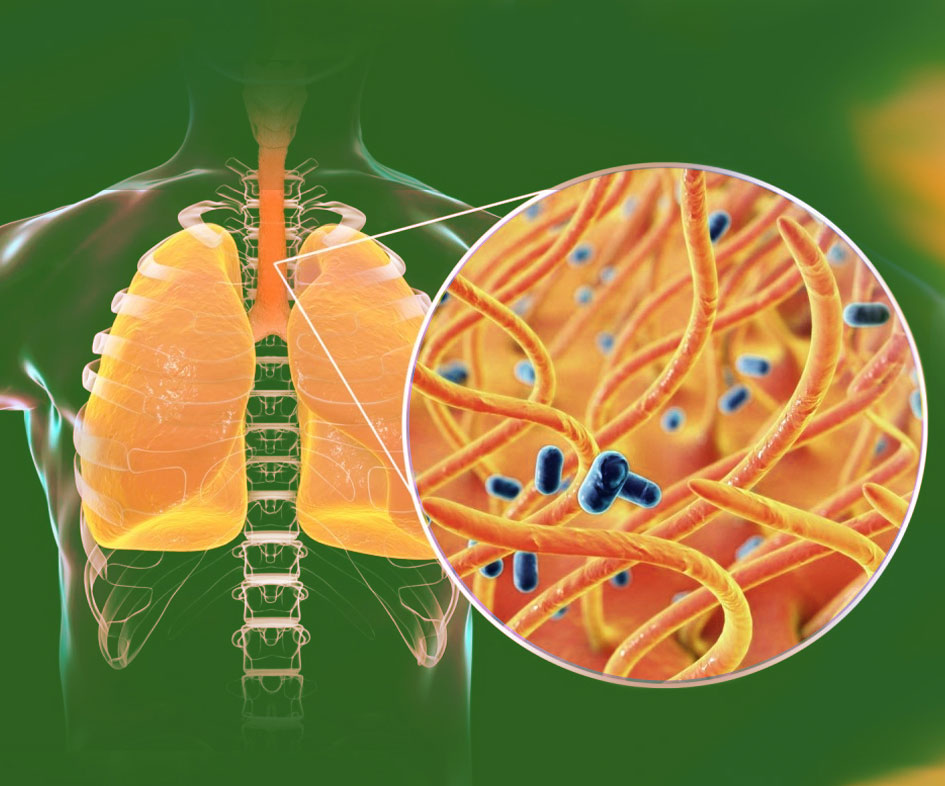
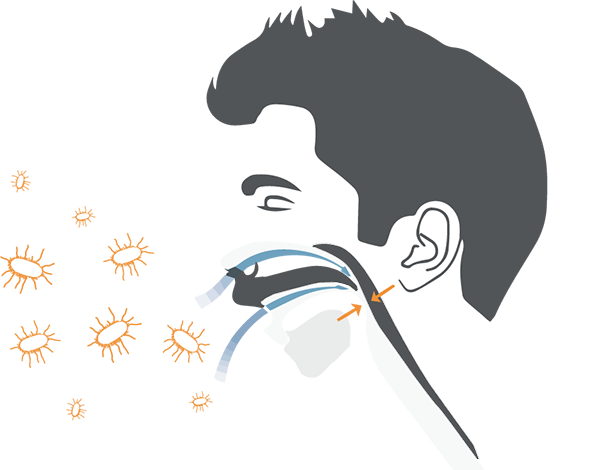
Коклюш — острая инфекционная болезнь, характеризующаяся своеобразным приступообразным судорожным кашлем. Приступы кашля могут длиться до 10 недель и более, в связи с чем это заболевание известно как «100-дневный кашель».
Коклюш вызывается бактерией Bordetella Pertussis, выделенной в 1906 году Жюлем Борде и Октавом Жангу (Институт Пастера в Брюсселе) из мокроты больного ребенка.
Bordetella Pertussis очень чувствительна к внешним воздействиям, и устойчивость ее во внешней среде крайне незначительна. Быстро разрушается под действием дезинфектантов, антисептиков, чувствительна к ультрафиолетовому излучению. При 50–55 С погибает за 30 мин, при кипячении — мгновенно.